Es beginnt mit einem leichten Kribbeln am Hinterkopf. Dann wird daraus ein hartnäckiges Jucken, das nicht mehr aufhört. Wer an juckender Kopfhaut leidet, kennt den Reflex: kratzen, kratzen, kratzen. Doch genau das verschlimmert das Problem oft nur weiter. Studien zeigen, dass bis zu 45 Prozent der Bevölkerung mindestens einmal im Leben unter Kopfhautjucken leiden. Hinter dem Symptom können harmlose Auslöser stecken, aber auch behandlungsbedürftige Hauterkrankungen. Dieser Ratgeber erklärt, welche Ursachen infrage kommen, was wirklich hilft und wann Sie einen Dermatologen aufsuchen sollten.
Warum die Kopfhaut so empfindlich reagiert
Die Kopfhaut ist eine der sensibelsten Hautregionen des Körpers. Sie besitzt eine besonders hohe Dichte an Talgdrüsen und Haarfollikeln, was sie anfällig für Entzündungen und mikrobielle Dysbalancen macht. Auf ihrer Oberfläche lebt ein komplexes Ökosystem aus Bakterien und Hefepilzen, das sogenannte Kopfhaut-Mikrobiom. Im gesunden Zustand hält dieses Mikrobiom den pH-Wert im leicht sauren Bereich zwischen 4,5 und 5,5 und schützt vor Krankheitserregern.
Wird dieses Gleichgewicht gestört, etwa durch zu häufiges Waschen, aggressive Shampoos oder Umwelteinflüsse, kann die Hautbarriere Schaden nehmen. Die Folge: Feuchtigkeit geht verloren, Reizstoffe dringen leichter ein, und das Jucken beginnt. Aktuelle Forschungsergebnisse aus dem Jahr 2025 zeigen, dass übermässiges Waschen zwar die Feuchtigkeit der Kopfhaut kurzfristig erhöhen kann, gleichzeitig aber die mikrobielle Zusammensetzung verschiebt. Die natürlichen Öle, die als Schutzfilm dienen, werden entfernt, und bestimmte Bakteriengattungen wie Cutibacterium vermehren sich übermässig. Das kann lokale Entzündungsreaktionen auslösen.
Die häufigsten Ursachen im Überblick
Juckende Kopfhaut ist keine eigenständige Erkrankung, sondern ein Symptom. Die Bandbreite möglicher Ursachen reicht von trockener Haut über allergische Reaktionen bis hin zu chronischen Hauterkrankungen. Die wichtigsten Auslöser im Detail:
Seborrhoisches Ekzem: der häufigste Verursacher
Das seborrhoische Ekzem (auch seborrhoische Dermatitis genannt) ist die mit Abstand häufigste Ursache für chronisches Kopfhautjucken bei Erwachsenen. Typische Anzeichen sind fettige, gelbliche Schuppen, Rötungen und eben jener hartnäckige Juckreiz. Die Erkrankung betrifft vor allem talgdrüsenreiche Hautbereiche und tritt in Schüben auf.
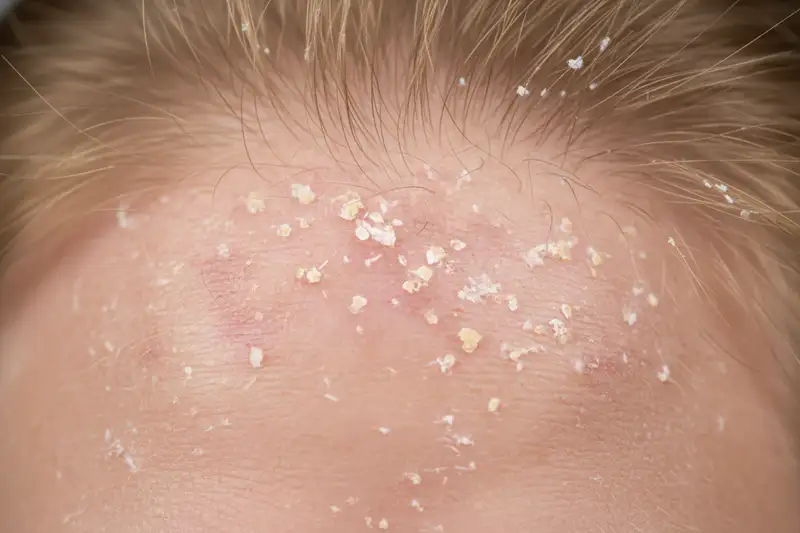
Im Zentrum des Geschehens steht ein Hefepilz der Gattung Malassezia, insbesondere die Arten M. restricta und M. globosa. Diese Pilze gehören zur normalen Hautflora und ernähren sich von den Lipiden der Talgdrüsen. Bei manchen Menschen lösen ihre Stoffwechselprodukte jedoch eine überschiessende Immunreaktion aus, die zu Entzündung und Schuppenbildung führt. Fachleute gehen heute davon aus, dass dabei drei Faktoren zusammenwirken: die mikrobielle Dysbiose, eine Fehlregulation des Immunsystems und eine geschwächte Hautbarriere.
Interessant: Die Rolle von Malassezia wird in der Forschung derzeit neu bewertet. Laut einer 2024 im Fachjournal veröffentlichten Übersichtsarbeit sind viele Befunde zum ursächlichen Zusammenhang nicht konsistent reproduzierbar. Neuere Daten aus Genomstudien und klinischen Studien mit entzündungshemmenden Wirkstoffen deuten darauf hin, dass die immunologische Komponente möglicherweise eine grössere Rolle spielt als bisher angenommen.
Kopfhaut-Psoriasis: silbrige Schuppen als Erkennungszeichen
Die Schuppenflechte (Psoriasis) der Kopfhaut äussert sich durch scharf begrenzte, rötliche Plaques mit silbrig-weissen, trockenen Schuppen. Im Unterschied zum seborrhoischen Ekzem reichen die Herde bei Psoriasis häufig über die Haargrenze hinaus auf die Stirn, hinter die Ohren oder in den Nacken. Zusätzlich zeigen sich bei vielen Betroffenen typische Nagelveränderungen wie Tüpfelnägel oder Ölflecke, die beim seborrhoischen Ekzem nicht vorkommen.
Die aktualisierte S3-Leitlinie der Deutschen Dermatologischen Gesellschaft (DDG) aus dem Jahr 2025 empfiehlt für leichte Formen topische Kortikosteroide sowie Vitamin-D-Analoga wie Calcipotriol. Für mittelschwere bis schwere Fälle stehen seit 2025 neue Optionen zur Verfügung: So wurde Roflumilast-Schaum (Zoryve) als steroidfreie Lokaltherapie für Erwachsene und Jugendliche ab 12 Jahren zugelassen, gestützt durch das ARRECTOR-Phase-3-Studienprogramm. Die Leitlinie integriert zudem alle zugelassenen Systemtherapien, darunter neuere Biologika wie Bimekizumab und den Januskinase-Hemmer Deucravacitinib.
Kontaktdermatitis: wenn Pflegeprodukte reizen
Eine allergische oder irritative Kontaktdermatitis der Kopfhaut entsteht durch den direkten Kontakt mit reizenden oder allergieauslösenden Substanzen. Häufige Auslöser sind Duftstoffe, Konservierungsmittel, Haarfärbemittel (insbesondere Para-Phenylendiamin) und bestimmte Tenside in Shampoos. Die Symptome umfassen Juckreiz, Rötung, Schwellung und in schweren Fällen nässende Bläschen.
Der entscheidende Hinweis ist der zeitliche Zusammenhang: Wenn Sie bemerken, dass der Juckreiz nach dem Wechsel eines Haarpflegeprodukts, einer neuen Haarfarbe oder eines Stylingprodukts begonnen hat, liegt der Verdacht auf eine Kontaktdermatitis nahe. In diesem Fall sollten Sie zunächst auf das verdächtige Produkt verzichten und ein mildes, parfümfreies Shampoo verwenden. Ein Epikutantest beim Dermatologen kann den Auslöser identifizieren. Wichtig zu wissen: Auch Produkte, die Sie jahrelang problemlos vertragen haben, können plötzlich eine Sensibilisierung auslösen.
Weitere mögliche Ursachen
Neben diesen drei Hauptdiagnosen gibt es eine Reihe weiterer Auslöser für juckende Kopfhaut:
- Trockene Kopfhaut: Heizungsluft im Winter, häufiges Föhnen und aggressive Reinigungsprodukte können die Haut austrocknen. Die Schuppen sind hier fein und weiss, nicht fettig-gelblich wie beim seborrhoischen Ekzem.
- Pilzinfektionen (Tinea capitis): Betreffen vor allem Kinder, können aber auch bei Erwachsenen auftreten. Die DDG hat 2025 eine aktualisierte S1-Leitlinie zur Tinea capitis veröffentlicht.
- Kopfläuse: Besonders bei Schulkindern verbreitet, aber keine Frage mangelnder Hygiene.
- Stress und psychische Belastung: Chronischer Stress kann über die Hypothalamus-Hypophysen-Nebennierenrinden-Achse Entzündungsprozesse in der Haut verstärken und Schübe von Psoriasis oder seborrhoischem Ekzem auslösen.
- Ernährung: Ein Mangel an Zink, B-Vitaminen (insbesondere Biotin) oder essentiellen Fettsäuren kann sich negativ auf die Hautgesundheit auswirken.
- Hormonelle Veränderungen: Schwankungen im Hormonhaushalt, etwa in der Schwangerschaft, den Wechseljahren oder bei Schilddrüsenerkrankungen, können die Talgproduktion beeinflussen und Kopfhautbeschwerden auslösen oder verstärken.
- Medikamente: Bestimmte Arzneimittel, darunter einige Blutdrucksenker, Statine und Retinoide, können als Nebenwirkung trockene Haut und Juckreiz verursachen.
Was wirklich hilft: Behandlungsmöglichkeiten
Die Therapie richtet sich nach der zugrundeliegenden Ursache. Für die häufigsten Formen stehen wirksame medizinische Shampoos und ergänzende Massnahmen zur Verfügung.
Medizinische Shampoos: die Evidenzlage
Für die Behandlung des seborrhoischen Ekzems und hartnäckiger Schuppen sind mehrere Wirkstoffe gut untersucht:
Ketoconazol (2 %): Der am besten untersuchte Wirkstoff. In einer multizentrischen, randomisierten Studie zeigte Ketoconazol-Shampoo eine 73-prozentige Verbesserung des Schwere-Scores nach vier Wochen und war damit dem Vergleichspräparat Zinkpyrithion überlegen. Laut einer aktuellen Übersichtsarbeit aus dem Jahr 2025 weist Ketoconazol eine konsistente Wirksamkeit und Sicherheit auf, wenn es mit anderen Wirkstoffen wie Selensulfid oder Zinkpyrithion verglichen wird. Das Shampoo wird zunächst mehrmals pro Woche angewendet und kann danach einmal wöchentlich zur Rückfallprophylaxe genutzt werden.
Zinkpyrithion (1 %): Wirksam gegen Schuppen und Juckreiz, wenn auch im direkten Vergleich etwas schwächer als Ketoconazol. Gut verträglich und in vielen frei verkäuflichen Shampoos enthalten.
Steinkohleteer: Ein seit Jahrzehnten bewährter Wirkstoff, der entzündungshemmend und antiproliferativ wirkt. Wird bei Psoriasis der Kopfhaut und bei seborrhoischem Ekzem eingesetzt. Der Geruch und die dunkle Farbe sind für manche Anwender allerdings gewöhnungsbedürftig.
Salicylsäure: Löst Schuppen und Verkrustungen (keratolytisch), wirkt aber nicht direkt gegen die Entzündung. Eignet sich gut als Vorbereitung, um die Kopfhaut für andere Wirkstoffe durchlässiger zu machen.
Selensulfid (2,5 %): Verlangsamt das Zellwachstum auf der Kopfhaut und wirkt antimykotisch. Wird vor allem bei starker Schuppenbildung eingesetzt. Kann bei gefärbtem oder blondiertem Haar zu Verfärbungen führen.
Grundsätzlich gilt: Medizinische Shampoos sollten nicht wie herkömmliche Shampoos angewendet werden. Lassen Sie den Schaum mindestens drei bis fünf Minuten auf der Kopfhaut einwirken, bevor Sie ihn ausspülen. Nur so können die Wirkstoffe ausreichend in die Haut eindringen. Beginnen Sie mit einer intensiven Anwendungsphase (drei- bis viermal pro Woche über vier Wochen) und reduzieren Sie dann auf ein- bis zweimal pro Woche zur Erhaltungstherapie.

Ergänzende Massnahmen für den Alltag
Neben medizinischen Shampoos können Sie selbst einiges tun, um Ihre Kopfhaut zu beruhigen:
- Waschfrequenz anpassen: Waschen Sie Ihre Haare nicht häufiger als jeden zweiten Tag. Verwenden Sie lauwarmes statt heisses Wasser, da Hitze die Kopfhaut zusätzlich austrocknet.
- Milde Produkte wählen: Greifen Sie zu pH-hautneutralen, parfümfreien Shampoos. Weniger ist bei Haarpflegeprodukten tatsächlich mehr.
- Nicht zu heiss föhnen: Wenn möglich, lassen Sie Ihre Haare an der Luft trocknen. Falls Sie föhnen, nutzen Sie die niedrigste Temperaturstufe.
- Olivenöl-Kur: Bei trockener, schuppiger Kopfhaut kann hochwertiges Olivenöl helfen. Massieren Sie es abends in die Kopfhaut ein, lassen Sie es über Nacht einwirken und waschen Sie es am nächsten Morgen mit einem milden Shampoo aus.
- Apfelessig-Spülung: Ein Esslöffel Apfelessig auf einen Liter lauwarmes Wasser kann den pH-Wert der Kopfhaut regulieren und Juckreiz lindern. Diese Spülung nach der Haarwäsche anwenden und nicht ausspülen.
- Ernährung überprüfen: Achten Sie auf eine ausreichende Versorgung mit Vitamin A (enthalten in Möhren, Fenchel, Aprikosen), Biotin und Zink. Reduzieren Sie übermässigen Kaffeekonsum, da dieser die Haut austrocknen kann.
- Stressmanagement: Regelmässige Bewegung an der frischen Luft, ausreichend Schlaf und gezielte Entspannungstechniken können Schübe verringern.
Wann Sie zum Dermatologen gehen sollten
Nicht jedes Kopfhautjucken erfordert einen Arztbesuch. Wenn die Beschwerden jedoch nach zwei bis vier Wochen konsequenter Selbstbehandlung nicht nachlassen, sollten Sie professionelle Hilfe suchen. Die American Academy of Dermatology und dermatologische Fachgesellschaften nennen folgende Warnzeichen, bei denen ein zeitnaher Arztbesuch ratsam ist:
- Haarausfall in Verbindung mit dem Juckreiz
- Nässende, verkrustete oder schmerzhafte Stellen auf der Kopfhaut
- Starke Rötungen und Schwellungen, die auf eine Infektion hindeuten können
- Ausbreitung der Symptome auf Gesicht, Ohren oder Nacken
- Schlafstörungen durch den Juckreiz
- Keine Besserung trotz Anwendung medizinischer Shampoos über vier Wochen
- Verdacht auf Kopfläuse oder Pilzinfektion, insbesondere bei Kindern
Der Dermatologe kann durch eine genaue Untersuchung, gegebenenfalls einen Hautabstrich mit mikrobiologischer Kultur oder eine Hautbiopsie, die genaue Ursache bestimmen. Bei schwerem seborrhoischem Ekzem stehen verschreibungspflichtige topische Kortikosteroide oder Calcineurin-Inhibitoren wie Tacrolimus und Pimecrolimus zur Verfügung. Letztere eignen sich besonders für die Langzeitanwendung, da sie im Gegensatz zu Kortikosteroiden nicht zu einer Hautverdünnung führen. Bei Psoriasis können je nach Schweregrad systemische Therapien notwendig werden, von klassischen Wirkstoffen wie Methotrexat bis hin zu modernen Biologika.
Ein Tipp: Bereiten Sie sich auf den Arztbesuch vor. Notieren Sie, seit wann die Beschwerden bestehen, ob sie in Schüben auftreten, welche Produkte Sie verwenden und ob Familienmitglieder unter ähnlichen Hautproblemen leiden. Das erleichtert dem Dermatologen die Diagnosestellung erheblich.
Seborrhoisches Ekzem oder Psoriasis? Die wichtigsten Unterschiede
Da beide Erkrankungen die Kopfhaut betreffen und mit Schuppen einhergehen, werden sie häufig verwechselt. Diese Merkmale helfen bei der Unterscheidung:
| Merkmal | Seborrhoisches Ekzem | Kopfhaut-Psoriasis |
|---|---|---|
| Schuppen | Gelblich, fettig | Silbrig-weiss, trocken |
| Begrenzung | Bleibt meist innerhalb der Haargrenze | Reicht oft über die Haargrenze hinaus |
| Nagelveränderungen | Keine | Häufig (Tüpfelnägel, Ölflecke) |
| Plaques | Unscharf begrenzt | Scharf begrenzt, erhabene Plaques |
| Verlauf | Schubweise, stressabhängig | Chronisch, schubweise |
Im Zweifel kann nur ein Dermatologe die Diagnose sicher stellen.
Fazit
Juckende Kopfhaut ist weit verbreitet und in den meisten Fällen gut behandelbar. Der erste Schritt besteht darin, die Ursache zu identifizieren: Ist es trockene Haut, ein seborrhoisches Ekzem, Psoriasis oder eine allergische Reaktion auf ein Pflegeprodukt? Für die häufigste Ursache, das seborrhoische Ekzem, sind Ketoconazol-haltige Shampoos die am besten belegte Therapieoption. Gleichzeitig können einfache Massnahmen wie eine angepasste Waschfrequenz, milde Produkte und eine ausgewogene Ernährung die Beschwerden deutlich lindern. Wichtig ist: Wenn der Juckreiz nach vier Wochen nicht nachlässt, Haarausfall auftritt oder die Kopfhaut nässt und schmerzt, gehört die Abklärung in die Hände eines Dermatologen.