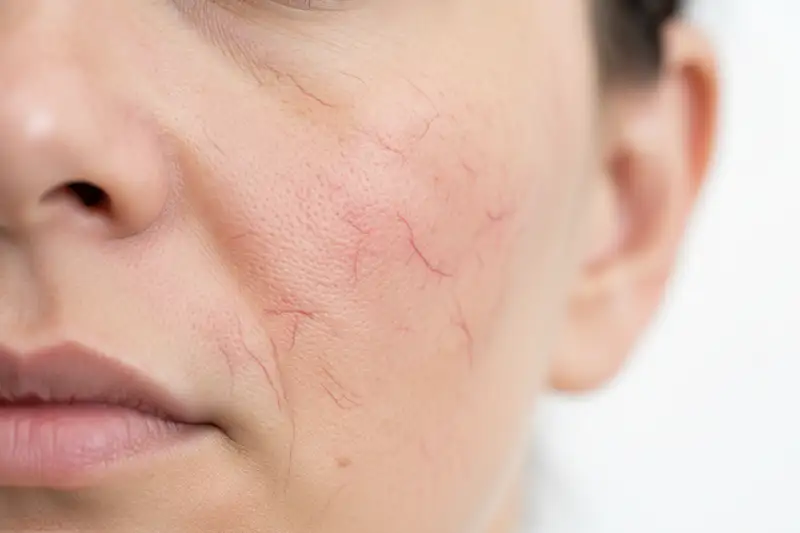
Es beginnt harmlos: Nach einem Glas Rotwein röten sich Wangen und Nase, nach einem heissen Bad steht das Gesicht in Flammen. Anfangs verschwindet die Röte wieder. Doch irgendwann bleibt sie. Feine Äderchen zeichnen sich dauerhaft unter der Haut ab, das Gesicht brennt, spannt, reagiert auf alles überempfindlich. In Deutschland leben nach Schätzungen der Deutschen Dermatologischen Gesellschaft rund vier Millionen Menschen mit Rosazea. Viele wissen es nicht, weil sie die ersten Anzeichen für empfindliche Haut oder eine Allergie halten.
Couperose und Rosazea sind keine kosmetischen Probleme. Sie sind chronische Erkrankungen mit einer komplexen Pathophysiologie, die von fehlgesteuerten Immunreaktionen über Gefässfehlregulation bis hin zu einer überraschenden Rolle winziger Hautbewohner reicht. Wer die Zusammenhänge versteht, kann gezielter handeln, Triggerfaktoren meiden und die heute verfügbaren Therapien nutzen.
Couperose und Rosazea: Zwei Namen, ein Spektrum
In der Dermatologie herrscht weitgehend Einigkeit: Couperose ist kein eigenständiges Krankheitsbild, sondern die Frühform der Rosazea. Die aktuelle S2k-Leitlinie Rosazea der AWMF verwendet den Begriff Couperose gar nicht mehr und ordnet die sichtbaren Gefässerweiterungen (Teleangiektasien) und das persistierende Erythem als phänotypische Merkmale der Rosazea ein.
Das bedeutet: Wer Couperose hat, hat in den meisten Fällen bereits eine Rosazea im Anfangsstadium. Die Erkrankung verläuft chronisch und schubweise. Ohne Behandlung kann sie sich von gelegentlichen Rötungen (Flush) über dauerhaft erweiterte Äderchen bis hin zu entzündlichen Papeln, Pusteln und in seltenen Fällen Gewebevermehrungen wie dem Rhinophym (der sogenannten Knollennase) entwickeln.
Die Leitlinie unterscheidet nicht mehr nach starren Stadien, sondern nach Phänotypen: Welche Symptome liegen vor? Persistierendes Erythem, Teleangiektasien, Papeln, Pusteln, Phyme oder eine okuläre Beteiligung? Diese Einteilung erlaubt eine gezieltere Therapie, weil nicht das Stadium, sondern das konkrete Erscheinungsbild die Behandlung bestimmt.
Was im Körper passiert: Die Pathophysiologie der Gesichtsröte
Die Ursachen der Rosazea sind bis heute nicht vollständig geklärt, doch die Forschung hat in den vergangenen Jahren erhebliche Fortschritte gemacht. Im Zentrum stehen drei Mechanismen, die sich gegenseitig verstärken.
Fehlregulation des angeborenen Immunsystems. Bei Rosazea-Betroffenen sind bestimmte Signalwege der angeborenen Immunabwehr überaktiv. Eine Schlüsselrolle spielt das antimikrobielle Peptid Cathelicidin (LL-37), das in der Haut von Rosazea-Patienten in deutlich erhöhten Konzentrationen vorliegt. Cathelicidin fördert Entzündungen, stimuliert die Neubildung von Blutgefässen und erhöht die Durchlässigkeit der Gefässwände. Es wird durch das Enzym Kallikrein 5 aktiviert, das in Rosazea-Haut ebenfalls überexprimiert ist.
Gefässinstabilität. Die Blutgefässe im Gesicht von Rosazea-Betroffenen reagieren überschiessend auf Reize. UV-Strahlung, Temperaturwechsel, scharfe Speisen oder Alkohol lösen eine Vasodilatation aus, die bei gesunder Haut schnell wieder abklingt, bei Rosazea jedoch länger anhält und mit der Zeit zu einer dauerhaften Erweiterung der Kapillaren führt. Die Neubildung von Gefässen (Angiogenese) verstärkt diesen Effekt zusätzlich.
Demodex-Milben. Die Haarbalgmilbe Demodex folliculorum besiedelt die Haut jedes Menschen, doch bei Rosazea-Patienten liegt ihre Dichte bis zu 18-fach höher als bei Gesunden. Eine Metaanalyse von 48 Studien bestätigte den signifikanten Zusammenhang zwischen Demodex-Besiedlung und Rosazea. Die Milben selbst sind nicht das Problem, wohl aber die Bakterien in ihrem Inneren: Beim Absterben der Milben wird unter anderem Bacillus oleronius freigesetzt, dessen antigene Bestandteile eine Entzündungskaskade in Gang setzen. Ob die hohe Milbendichte Ursache oder Folge der Erkrankung ist, bleibt wissenschaftlich nicht endgültig geklärt. Klar ist jedoch, dass eine Reduktion der Demodex-Population die Symptome deutlich bessert.
Trigger: Was die Röte befeuert
Rosazea ist eine chronische Erkrankung, die sich nicht heilen lässt. Aber sie lässt sich kontrollieren. Ein wesentlicher Baustein ist das Erkennen und Vermeiden individueller Triggerfaktoren. Die häufigsten sind gut dokumentiert.
UV-Strahlung steht an erster Stelle. Sonnenlicht schädigt die Gefässwände, fördert die Freisetzung von Entzündungsmediatoren und verstärkt die Angiogenese. UV-Schutz ist bei Rosazea keine Option, sondern Pflicht. Dermatologen empfehlen ganzjährig einen Lichtschutzfaktor von mindestens 30, besser 50+, auch an bewölkten Tagen.
Temperaturschwankungen sind der zweithäufigste Auslöser. Der Wechsel von kalter Aussenluft in beheizte Räume, heisse Bäder, Saunabesuche oder Föhnwinde führen zu einer abrupten Vasodilatation. Betroffene sollten extreme Temperaturwechsel meiden und das Gesicht bei Kälte mit einem Schal schützen.
Alkohol erweitert die Gefässe und wirkt proinflammatorisch. Besonders Rotwein gilt als Trigger, vermutlich wegen seines hohen Histamingehalts. Auch in geringen Mengen kann Alkohol bei empfindlichen Personen einen Schub auslösen.
Scharfe Speisen und heisse Getränke stimulieren über Capsaicin und thermische Reize den TRPV1-Rezeptor in der Gesichtshaut, der eine Gefässerweiterung und Flush-Reaktion auslöst.
Psychischer Stress gehört ebenfalls zu den etablierten Triggern. Stresshormone wie Cortisol und Adrenalin beeinflussen die Gefässregulation und können Schübe provozieren. Viele Betroffene berichten zudem von einem Teufelskreis: Die sichtbare Röte erzeugt Scham und sozialen Stress, was wiederum die Symptome verschlimmert.
Dermatologen raten, ein persönliches Trigger-Tagebuch zu führen. Die individuellen Auslöser variieren erheblich, und nicht jeder der genannten Faktoren betrifft jeden Betroffenen gleichermassen.
Therapie: Was die Dermatologie heute leisten kann
Die Behandlung der Rosazea richtet sich nach den vorherrschenden Symptomen. Die S2k-Leitlinie empfiehlt einen phänotypbasierten Ansatz: nicht das vermeintliche Stadium bestimmt die Therapie, sondern die konkreten Beschwerden.
Topische Therapie bei Papeln und Pusteln. Drei Wirkstoffe stehen in Deutschland zur Verfügung und sind für die topische Behandlung zugelassen. Ivermectin (10 mg/g Creme) wirkt sowohl antientzündlich als auch antiparasitär gegen Demodex-Milben. Es reduziert die Milbendichte um über 99 Prozent nach zwölf Wochen und hat sich in Studien als wirksamer erwiesen als Metronidazol. Die Leitlinie empfiehlt Ivermectin als Mittel der ersten Wahl bei papulopustulöser Rosazea. Metronidazol (0,75 Prozent Gel oder Creme) wirkt antibakteriell und antientzündlich und wird ein- bis zweimal täglich aufgetragen. Azelainsäure (15 Prozent Gel) hemmt Entzündungen und normalisiert die Verhornung. Beide Wirkstoffe reduzieren Papeln und Pusteln wirksam, können aber gegen sichtbare Äderchen wenig ausrichten.
Brimonidin gegen das Erythem. Brimonidintartrat (0,5 Prozent Gel) ist ein Alpha-2-Adrenozeptor-Agonist, der die erweiterten Gefässe im Gesicht vorübergehend verengt. Die Wirkung setzt etwa 30 Minuten nach dem Auftragen ein, erreicht ihr Maximum nach vier bis sechs Stunden und hält bis zu zwölf Stunden an. Brimonidin behandelt nicht die Ursache, sondern das Symptom, kann aber den Leidensdruck im Alltag erheblich senken. Wichtig: Nach dem Absetzen kehrt die Röte zurück, und in Einzelfällen wurde ein Rebound-Erythem berichtet, also eine vorübergehend verstärkte Rötung.
Systemische Therapie. Bei schwerer papulopustulöser Rosazea, die auf topische Mittel nicht ausreichend anspricht, kommt niedrig dosiertes Doxycyclin (40 mg in magensaftresistenter Formulierung) zum Einsatz. In dieser Dosierung wirkt Doxycyclin rein antientzündlich, nicht antibiotisch, was das Risiko von Resistenzentwicklung minimiert. Bei besonders schweren Verläufen kann Isotretinoin eingesetzt werden, allerdings unter strenger ärztlicher Kontrolle und Beachtung der Kontraindikationen.
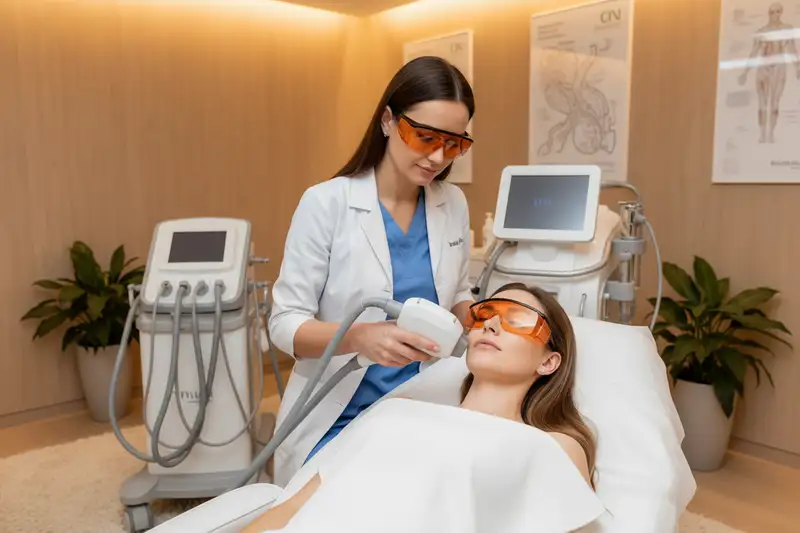
Laser- und Lichttherapie gegen Teleangiektasien. Erweiterte Äderchen und persistierende Rötungen lassen sich medikamentös kaum beseitigen. Hier setzen Laser- und IPL-Verfahren (Intense Pulsed Light) an. Der gepulste Farbstofflaser (585 bis 595 nm) und der KTP-Laser (532 nm) zielen selektiv auf das Hämoglobin in den erweiterten Gefässen. Die Lichtenergie wird in Wärme umgewandelt und verödet die Gefässe, ohne das umliegende Gewebe wesentlich zu schädigen. IPL eignet sich besonders für flächige Rötungen. In der Regel sind drei bis fünf Sitzungen im Abstand von vier Wochen nötig. Die Kosten werden von den gesetzlichen Krankenkassen in der Regel nicht übernommen.
Hautpflege: Weniger ist mehr
Die falsche Pflege kann Rosazea verschlimmern, die richtige kann Schübe abmildern. Dermatologen empfehlen eine konsequent reizarme Routine.
Reinigung. Die Gesichtshaut sollte morgens und abends mit einem milden, seifenfreien Syndet oder Mizellenwasser gereinigt werden. Das Wasser sollte lauwarm sein, nicht heiss und nicht kalt. Mechanische Peelings, Bürsten und grobe Waschlappen sind tabu, da sie die ohnehin gereizte Haut zusätzlich strapazieren.
Pflege. Feuchtigkeitsspendende Cremes ohne Duftstoffe, Alkohol, Menthol und ätherische Öle bilden die Basis. Fettreiche Okklusivcremes sollten gemieden werden, da sie einen Wärmestau erzeugen und die Durchblutung verstärken können. Leichte Gel- oder Fluid-Texturen sind besser geeignet. Inhaltsstoffe wie Niacinamid und Thermalwasser haben in Studien entzündungshemmende Effekte bei Rosazea gezeigt.
Sonnenschutz. Täglicher UV-Schutz ist der wichtigste Pfeiler der Basispflege. Mineralische Filter (Zinkoxid, Titandioxid) werden von empfindlicher Rosazea-Haut oft besser vertragen als chemische Filter. Der Lichtschutzfaktor sollte mindestens 30 betragen, idealerweise 50+. Sonnenschutz ist auch im Winter und an bewölkten Tagen erforderlich.
Make-up. Grün pigmentierte Abdeckcremes (sogenannte Color-Correcting-Produkte) können die Röte optisch neutralisieren. Sie ersetzen keine Therapie, können aber das Selbstbewusstsein im Alltag stärken. Wichtig ist, dass die verwendeten Produkte als nicht-komedogen gekennzeichnet sind und keine reizenden Inhaltsstoffe enthalten.
Die psychische Dimension: Mehr als ein Hautproblem
Rosazea betrifft das Gesicht und damit den sichtbarsten Teil des Körpers. Die psychosozialen Auswirkungen werden in der klinischen Praxis häufig unterschätzt. Studien zeigen, dass Rosazea-Patienten signifikant häufiger unter Angststörungen, Depressionen und sozialem Rückzug leiden als die Allgemeinbevölkerung. In einer Befragung der National Rosacea Society gaben 90 Prozent der Betroffenen an, dass die Erkrankung ihr Selbstwertgefühl beeinträchtige.
Die S2k-Leitlinie betont deshalb ausdrücklich die Bedeutung psychosozialer Aspekte in der Behandlung. Wer unter der sichtbaren Gesichtsröte leidet, sollte dies gegenüber dem behandelnden Dermatologen ansprechen. Eine begleitende psychologische Unterstützung oder der Austausch in Selbsthilfegruppen, wie etwa der Deutschen Rosazea Hilfe e.V., kann die Krankheitsbewältigung erheblich verbessern.
Vorbeugung: Was Sie selbst tun können
Rosazea lässt sich nicht heilen, aber ihr Verlauf lässt sich beeinflussen. Neben der Triggervermeidung und der konsequenten Hautpflege gibt es weitere Massnahmen, die Betroffene in ihren Alltag integrieren können.
Regelmässige, moderate Bewegung ist hilfreich, allerdings mit Einschränkungen. Intensive Ausdauerbelastungen, die zu starkem Schwitzen und Gesichtsröte führen, können Schübe provozieren. Besser geeignet sind moderate Aktivitäten wie Schwimmen, Radfahren oder Yoga, idealerweise in kühler Umgebung.
Eine ausgewogene Ernährung, die auf bekannte Trigger verzichtet, kann die Schubhäufigkeit reduzieren. Manche Betroffene profitieren von einer histaminarmen Ernährung, da Histamin die Gefässerweiterung fördert. Wissenschaftlich gesichert ist dieser Zusammenhang allerdings nur teilweise.
Wer die ersten Anzeichen einer Couperose bemerkt, sichtbare Äderchen an Nase und Wangen, wiederkehrende Rötungen nach banalen Reizen, sollte frühzeitig eine dermatologische Praxis aufsuchen. Eine rechtzeitige Diagnose und Therapie kann das Fortschreiten der Erkrankung bremsen und die Lebensqualität langfristig erhalten.







