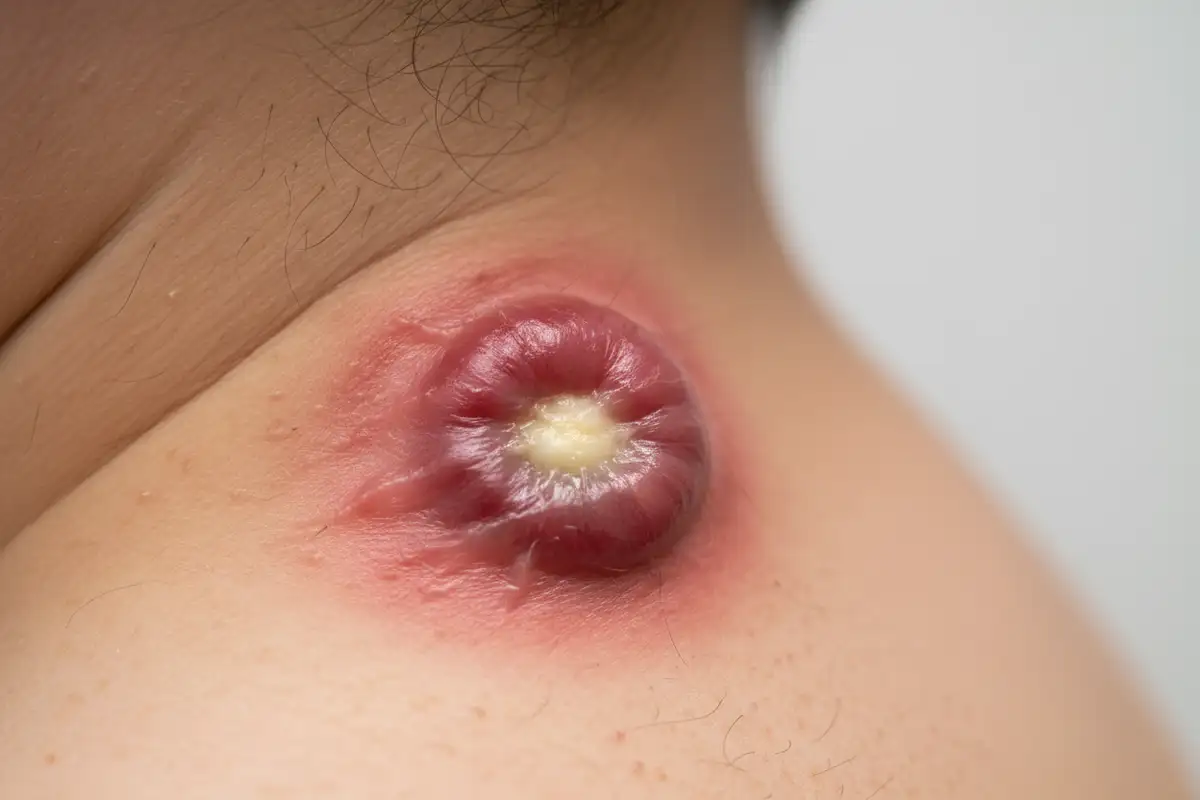
Es beginnt mit einem geröteten, druckempfindlichen Knoten unter der Haut. Innerhalb weniger Tage wächst er, spannt, pocht. Was viele für einen gewöhnlichen Pickel halten, ist häufig ein Furunkel: eine tiefe, bakterielle Entzündung des Haarfollikels, die das umliegende Gewebe erfasst und einen Eiterherd bildet. Meist heilt ein einzelner Furunkel von selbst ab. Doch in bestimmten Fällen drohen schwere Komplikationen, von der Blutvergiftung bis zur tödlichen Hirnthrombose. Wer die Warnsignale kennt, kann rechtzeitig handeln.
Furunkel, Abszess, Karbunkel: Was ist was?
Die Begriffe werden im Alltag oft durcheinandergeworfen. Medizinisch bezeichnen sie unterschiedliche Schweregrade derselben Grunderkrankung.
Furunkel: Eine tiefe Entzündung eines einzelnen Haarfollikels, bei der sich ein abgekapselter Eiterherd bildet. Er kann kirschkern- bis walnussgross werden und entsteht überall dort, wo Haare wachsen, bevorzugt an Nacken, Gesäss, Oberschenkeln, Achseln und im Gesicht.
Abszess: Eine abgekapselte Eiteransammlung im Gewebe, die nicht zwingend von einem Haarfollikel ausgeht. Abszesse können auch nach Verletzungen, Operationen oder durch eingewachsene Haare entstehen. Ein Furunkel ist im Grunde eine spezielle Form des Hautabszesses.
Karbunkel: Wenn mehrere benachbarte Furunkel verschmelzen, entsteht ein Karbunkel. Der grossflächige Entzündungsherd reicht tief ins Unterhautgewebe, ist extrem schmerzhaft und geht häufig mit Fieber und Krankheitsgefühl einher. Karbunkel erfordern fast immer eine chirurgische Behandlung.
Die Übergänge sind fliessend. Was als harmlose Follikulitis (eine oberflächliche Haarbalgentzündung) beginnt, kann sich in ein Furunkel vertiefen und schliesslich zu einem Karbunkel auswachsen, wenn das Immunsystem die Infektion nicht eindämmt.
Der Erreger: Staphylococcus aureus
In über 90 Prozent aller Fälle steckt ein einziger Erreger hinter Furunkeln: Staphylococcus aureus. Das Bakterium ist kein Eindringling im eigentlichen Sinne. Rund 20 bis 30 Prozent der Bevölkerung tragen es dauerhaft auf der Haut oder in der Nase, weitere 60 Prozent kommen zeitweise damit in Kontakt. Solange die Hautbarriere intakt ist, richtet es keinen Schaden an.
Problematisch wird es, wenn Staphylococcus aureus durch kleine Verletzungen, Rasurwunden, Reibungsstellen oder rissige Haut in tiefere Gewebeschichten gelangt. Dort löst das Bakterium eine heftige Immunreaktion aus: Weisse Blutkörperchen strömen herbei, Enzyme zersetzen das Gewebe, und aus abgestorbenen Zellen, Bakterienresten und Immunzellen entsteht der typische Eiter. Das Ergebnis ist ein schmerzhafter, prall gefüllter Knoten, der von einer bindegewebigen Kapsel umgeben wird. Gelegentlich bricht der Furunkel spontan auf und entleert sich, in anderen Fällen baut der Körper den Eiterherd über Wochen langsam ab.
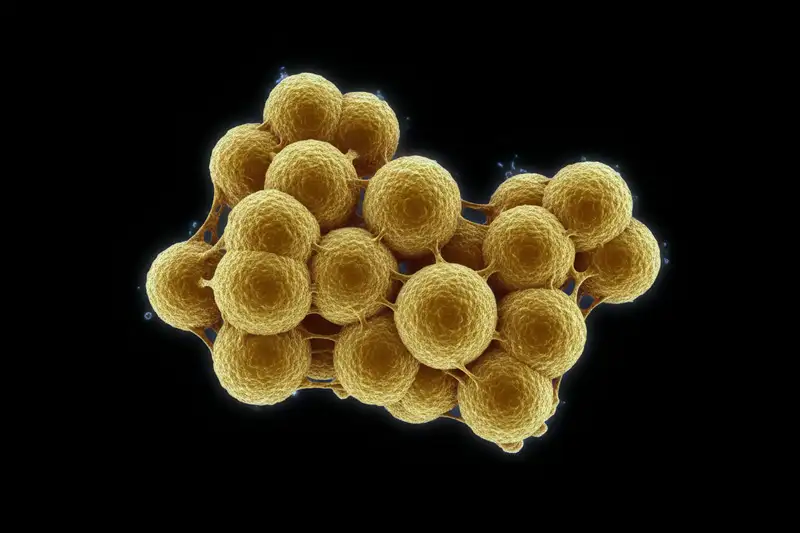
Die MRSA-Problematik
Besondere Aufmerksamkeit verdient die Frage nach Antibiotikaresistenzen. Methicillin-resistenter Staphylococcus aureus (MRSA) spricht nicht mehr auf die gängigen Antibiotika der Beta-Laktam-Klasse an. In Deutschland liegt der MRSA-Anteil an allen S.-aureus-Isolaten bei etwa 4,9 Prozent und damit unter dem europäischen Durchschnitt von rund 16 Prozent. Allerdings beobachtet das Robert Koch-Institut seit 2023 wieder leicht steigende Tendenzen bei MRSA-Blutstrominfektionen.
Für Patienten mit wiederkehrenden Furunkeln ist das relevant: Wird ein Furunkel mit einem Standardantibiotikum behandelt und heilt nicht, kann eine MRSA-Infektion die Ursache sein. In solchen Fällen sind ein Abstrich und ein gezieltes Antibiogramm unverzichtbar.
Wer besonders gefährdet ist
Furunkel können jeden treffen. Doch bestimmte Faktoren erhöhen das Risiko erheblich:
- Diabetes mellitus: Dauerhaft erhöhte Blutzuckerwerte schwächen die Immunabwehr und begünstigen bakterielle Hautinfektionen. Diabetiker entwickeln häufiger Furunkel und heilen langsamer.
- Immunsuppression: Menschen, die Medikamente zur Unterdrückung des Immunsystems einnehmen (etwa nach Organtransplantationen oder bei Autoimmunerkrankungen), haben ein deutlich erhöhtes Risiko.
- Adipositas: Übergewicht fördert Hautfalten, Schwitzen und mechanische Reibung. In feuchten Hautfalten finden Bakterien ideale Bedingungen.
- Chronische Nierenerkrankungen: Dialysepatienten sind besonders anfällig, da ihre Immunfunktion eingeschränkt ist und häufig Hautbarrierestörungen bestehen.
- Nasale S.-aureus-Besiedlung: Wer den Erreger dauerhaft in der Nase trägt, verteilt ihn unbewusst durch Berührungen im Gesicht und am Körper. Studien zeigen, dass die nasale Kolonisation einer der stärksten Prädiktoren für wiederkehrende Furunkel ist.
- Rauchen: Nikotin verschlechtert die Hautdurchblutung und damit die lokale Immunabwehr.
- Mechanische Reizung: Enge Kleidung, häufiges Rasieren und starkes Schwitzen schaffen Eintrittspforten für Bakterien.
Wann ein Furunkel von selbst heilt und wann Sie zum Arzt müssen
Ein einzelner, kleiner Furunkel an Arm, Bein oder Rumpf heilt in vielen Fällen innerhalb von ein bis zwei Wochen von selbst ab. Der Körper kapselt den Eiterherd ein, das Immunsystem baut die Bakterien ab, und der Furunkel bildet sich zurück oder entleert sich spontan nach aussen.
In folgenden Situationen ist jedoch ein Arztbesuch dringend geboten:
Sofort zum Arzt:
- Furunkel im Gesicht, besonders zwischen Oberlippe und Nasenwurzel (siehe nächster Abschnitt)
- Fieber, Schüttelfrost oder allgemeines Krankheitsgefühl
- Roter Streifen, der vom Furunkel wegführt (Hinweis auf Lymphangitis, eine Entzündung der Lymphbahnen)
- Geschwollene, schmerzhafte Lymphknoten in der Nähe
- Schnelle Grössenzunahme oder starke Schmerzen
- Furunkel bei Diabetikern oder immungeschwächten Personen
Zeitnah ärztlich abklären lassen:
- Furunkel grösser als zwei Zentimeter
- Mehrere Furunkel gleichzeitig
- Wiederkehrende Furunkel (Furunkulose)
- Furunkel, der sich nach einer Woche nicht bessert
- Verdacht auf Karbunkelbildung
Warum Sie einen Furunkel niemals ausdrücken sollten
Der Impuls ist nachvollziehbar: Der Knoten spannt, der Eiter ist sichtbar, und man will ihn loswerden. Doch das Ausdrücken eines Furunkels gehört zu den gefährlichsten Dingen, die Sie tun können. Durch den mechanischen Druck werden Bakterien nicht nach aussen, sondern in das umliegende Gewebe und schlimmstenfalls in Blut- und Lymphgefässe gepresst. Die möglichen Folgen reichen von einem Abszess über eine Lymphangitis bis hin zur Sepsis, einer lebensbedrohlichen Blutvergiftung.
Das Gefahrendreieck des Gesichts
Besonders kritisch ist die Region zwischen den Mundwinkeln und der Nasenwurzel. Mediziner sprechen vom "Gefahrendreieck des Gesichts". Der Grund liegt in der Anatomie: Die Vena angularis im Gesicht hat über die Vena ophthalmica superior eine direkte Verbindung zum Sinus cavernosus, einem venösen Blutleiter an der Schädelbasis. Anders als in anderen Körperregionen besitzen diese Gesichtsvenen keine Venenklappen, die einen Rückfluss verhindern könnten.
Wird ein Furunkel in dieser Zone ausgedrückt, können Bakterien über diesen Gefässweg direkt ins Schädelinnere gelangen und eine septische Sinus-cavernosus-Thrombose auslösen. Diese Komplikation endet selbst unter intensivmedizinischer Behandlung in etwa 15 Prozent der Fälle tödlich und hinterlässt häufig bleibende neurologische Schäden wie Sehverlust oder Hirnnervenlähmungen.
Die Regel ist eindeutig: An Furunkeln im Gesicht darf nicht gedrückt, gequetscht oder manipuliert werden. Jeder Furunkel in der Gesichtsmitte gehört sofort in ärztliche Behandlung.
Behandlung: Was die Medizin empfiehlt
Die Therapie richtet sich nach Grösse, Lage und Schweregrad des Furunkels.
Konservative Behandlung bei unkomplizierten Furunkeln
Kleine, unkomplizierte Furunkel am Rumpf oder an den Extremitäten können mit folgenden Massnahmen behandelt werden:
- Ruhigstellung: Den betroffenen Bereich möglichst wenig bewegen und nicht reiben.
- Zugsalbe: Sogenannte Zugsalben mit dem Wirkstoff Ammoniumbituminosulfonat fördern die Reifung des Furunkels und können die spontane Entleerung beschleunigen.
- Feuchtwarme Kompressen: Warme, feuchte Umschläge verbessern die Durchblutung und können den Heilungsprozess unterstützen.
- Antiseptische Behandlung: Desinfizierende Lösungen oder Salben (z.B. mit Octenidin oder Povidon-Jod) verhindern die Ausbreitung von Bakterien auf der Hautoberfläche.
Chirurgische Behandlung
Wenn ein Furunkel nicht von selbst abheilt, sich vergrössert oder starke Beschwerden verursacht, ist eine chirurgische Inzision (Eröffnung) mit Drainage notwendig. Der Arzt öffnet den Abszess unter lokaler Betäubung, entfernt den Eiterherd und legt gegebenenfalls eine Drainage ein, damit Wundsekret abfliessen kann. Die entstandene Wunde heilt von innen nach aussen ("sekundäre Wundheilung") und muss regelmässig gespült und verbunden werden.
Bei Karbunkeln ist die chirurgische Behandlung in der Regel der einzige wirksame Weg. Hier muss das gesamte entzündete Gewebe grossflächig entfernt werden.
Antibiotikatherapie
Systemische Antibiotika, also Tabletten oder Infusionen, sind nicht bei jedem Furunkel nötig. Sie kommen vor allem zum Einsatz bei:
- Furunkeln im Gesicht
- Fieber oder Zeichen einer systemischen Infektion
- Immungeschwächten Patienten
- Karbunkeln
- Komplikationen wie Lymphangitis oder beginnendem Abszess
Die gängigen Wirkstoffe sind Flucloxacillin oder Cephalosporine der ersten Generation. Bei Penicillinallergie wird häufig Clindamycin eingesetzt. Bei nachgewiesener MRSA-Infektion kommen Reserveantibiotika wie Trimethoprim/Sulfamethoxazol oder Linezolid zum Einsatz.
Wichtig: Eine Antibiotikatherapie ohne vorherigen Abstrich bei wiederkehrenden Furunkeln ist kritisch zu sehen. Blindes Verschreiben fördert die Resistenzentwicklung. Der Erregernachweis mit Antibiogramm sollte Standard sein.
Furunkulose: Wenn Furunkel immer wiederkommen
Etwa 10 Prozent aller Patienten, die wegen eines Furunkels behandelt werden, erleben innerhalb eines Jahres ein Rezidiv. Treten Furunkel wiederholt oder an verschiedenen Körperstellen auf, spricht die Medizin von Furunkulose. Diese chronische Verlaufsform ist belastend und erfordert eine systematische Abklärung.
Die Ursachensuche umfasst:
- Abstrich aus Nase und Perineum: Eine chronische Besiedlung mit S. aureus ist die häufigste Ursache für Rezidive. Wird sie nachgewiesen, kann eine gezielte Sanierung mit Mupirocin-Nasensalbe und antiseptischen Ganzkörperwaschungen die Keimlast senken.
- Blutzuckerkontrolle: Ein unerkannter oder schlecht eingestellter Diabetes mellitus muss ausgeschlossen werden.
- Immunstatus: Bei jüngeren Patienten ohne offensichtliche Risikofaktoren sollte eine Immundiagnostik erwogen werden.
- Kontaktpersonen: In Haushalten mit rezidivierender Furunkulose tragen häufig auch Familienmitglieder den Erreger. Eine gleichzeitige Sanierung aller Kontaktpersonen kann den Kreislauf durchbrechen.
Die Sanierung bei nachgewiesener nasaler Besiedlung folgt einem festen Protokoll: Über fünf Tage wird dreimal täglich Mupirocin-Nasensalbe angewendet, begleitet von antiseptischen Ganzkörperwaschungen (etwa mit Octenidin-haltigen Waschlösungen), dem Wechsel aller Handtücher, Bettwäsche und Kleidung sowie der Desinfektion persönlicher Gegenstände wie Rasierer, Brillen und Mobiltelefone.
Selbsthilfe und Vorbeugung
Wer einmal einen Furunkel hatte, möchte verständlicherweise einen zweiten verhindern. Die wichtigsten Massnahmen:
Hygiene:
- Hände regelmässig und gründlich waschen, besonders nach dem Berühren von Wunden
- Handtücher und Waschlappen nicht mit anderen Personen teilen
- Bettwäsche und Handtücher bei mindestens 60 Grad waschen
- Nach dem Sport zeitnah duschen
Hautpflege:
- Kleine Verletzungen und Schürfwunden sofort desinfizieren
- Auf fettende Pflegeprodukte in Bereichen mit häufigen Furunkeln verzichten
- Scharfe Rasierklingen verwenden und in Haarwuchsrichtung rasieren
- Enge, scheuernde Kleidung vermeiden
Allgemeine Gesundheit:
- Blutzucker kontrollieren lassen, falls noch nicht geschehen
- Übergewicht reduzieren, um Hautfalten und Schwitzen zu minimieren
- Rauchen aufgeben
- Immunsystem durch ausgewogene Ernährung und ausreichend Schlaf stärken
Was bei der Wundpflege nach einem eröffneten Furunkel wichtig ist
Hat sich ein Furunkel spontan entleert oder wurde chirurgisch eröffnet, ist sorgfältige Wundpflege entscheidend, damit kein erneuter Infekt entsteht. Die offene Wunde sollte mehrmals täglich mit lauwarmem Wasser oder steriler Kochsalzlösung gereinigt und mit einem sterilen Verband abgedeckt werden. Verschmutzte Verbände sofort wechseln. Die Hände vor und nach jedem Verbandswechsel gründlich desinfizieren.
Die Wunde heilt in der Regel von innen nach aussen. Dieser Prozess kann je nach Grösse des Furunkels mehrere Wochen dauern. Solange die Wunde offen ist, sollten Sie auf Schwimmbäder, Saunabesuche und Vollbäder verzichten. Wichtig: Auch die gebrauchten Verbände gehören sofort in den Müll, nicht offen liegend ins Badezimmer. S. aureus überlebt auf Oberflächen teils mehrere Tage und kann so andere Haushaltsmitglieder infizieren.
Fazit
Ein einzelner Furunkel ist in den meisten Fällen keine ernste Bedrohung. Er heilt von selbst ab, wenn man ihn in Ruhe lässt. Gefährlich wird es, wenn Furunkel im Gesicht sitzen, wenn Fieber hinzukommt, wenn sie immer wieder auftreten oder wenn man versucht, sie selbst auszudrücken. Wer zur Risikogruppe gehört, Diabetiker, Immungeschwächte, chronisch Kranke, sollte jeden Furunkel ärztlich abklären lassen. Und die wichtigste Regel lautet: Finger weg. Kein Drücken, kein Quetschen. Schon gar nicht im Gesicht.