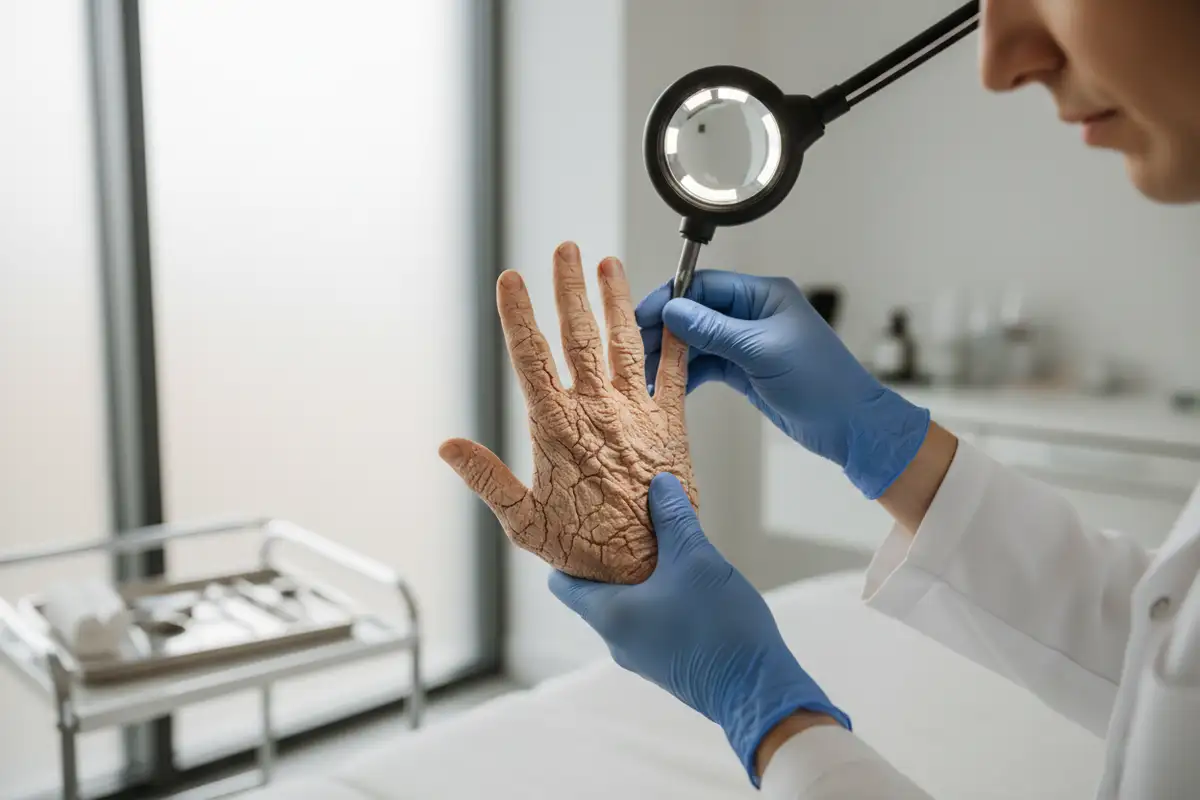
Rissige, juckende, entzündete Hände sind mehr als ein kosmetisches Problem. Das Handekzem zählt zu den häufigsten Hauterkrankungen überhaupt: Eine Metaanalyse im Fachjournal Contact Dermatitis beziffert die Lebenszeitprävalenz in der Allgemeinbevölkerung auf 14,5 Prozent. In Deutschland schwankt die Einjahrsprävalenz je nach Studie zwischen 2,6 und 9,2 Prozent. Frauen sind häufiger betroffen als Männer, Beschäftigte in sogenannten Nassberufen besonders oft. Wer die Auslöser kennt und frühzeitig handelt, kann den Verlauf erheblich beeinflussen. Wer zu spät reagiert, riskiert eine Chronifizierung, die schwer zu behandeln ist und im schlimmsten Fall den Arbeitsplatz kostet.
Was ein Handekzem ist und warum gerade die Hände betroffen sind
Der Begriff Handekzem beschreibt keine einzelne Krankheit, sondern eine entzündliche Reaktion der Haut an den Händen, die durch unterschiedliche Auslöser hervorgerufen wird. Die Hände sind besonders gefährdet, weil sie ständig Umweltreizen ausgesetzt sind: Wasser, Seife, Reinigungsmittel, Chemikalien, mechanische Belastung und Temperaturschwankungen greifen die Hautbarriere täglich an. Die Handinnenflächen besitzen keine Talgdrüsen, was den natürlichen Fettfilm dünner macht als an anderen Körperstellen. Die Handrücken wiederum haben eine vergleichsweise dünne Hornschicht. Beides macht die Hände anfällig für Barriereschäden.
Klinisch zeigt sich ein akutes Handekzem durch Rötung, Schwellung, Bläschenbildung und nässende Stellen, begleitet von intensivem Juckreiz. Im chronischen Stadium dominieren Trockenheit, Schuppung, Verhornungen (Hyperkeratosen) und schmerzhafte Einrisse (Rhagaden). Ein Handekzem gilt als chronisch, wenn es trotz Behandlung länger als drei Monate besteht oder innerhalb von zwölf Monaten mindestens zweimal wiederkehrt.
Die drei Haupttypen: irritativ, allergisch, atopisch
Die aktuelle S2k-Leitlinie der Deutschen Dermatologischen Gesellschaft unterscheidet drei Haupttypen, die in der Praxis häufig überlappen:
Das kumulativ-toxische (irritative) Handekzem ist der häufigste Typ. Es entsteht durch wiederholten Kontakt mit hautreizenden Substanzen: Wasser, Tenside, Lösungsmittel, Desinfektionsmittel, Zement oder Kühlschmierstoffe. Entscheidend ist nicht ein einzelner Kontakt, sondern die kumulative Belastung über Wochen und Monate. Die Hautbarriere wird Stück für Stück zerstört, bis die Regeneration nicht mehr Schritt halten kann. Typisch sind scharfrandig begrenzte Hautveränderungen an den Kontaktstellen.

Das allergische Kontaktekzem beruht auf einer immunologischen Sensibilisierung. Nach einem Erstkontakt mit einem Allergen (Hapten) entwickelt das Immunsystem eine spezifische Reaktion. Bei erneutem Kontakt kommt es innerhalb von 24 bis 72 Stunden zur Entzündung, die über die Kontaktstelle hinausstreuen kann. Häufige Auslöser sind Nickel, Duftstoffe, Konservierungsmittel (etwa Methylisothiazolinon), Gummiinhaltsstoffe (Thiurame, Carbamate), Epoxidharze und Haarfärbemittel (Para-Phenylendiamin). Der Nachweis erfolgt über den Epikutantest (Patchtest) beim Dermatologen.
Das atopische Handekzem betrifft Menschen mit atopischer Veranlagung, also einer genetisch bedingten Neigung zu Neurodermitis, Heuschnupfen oder allergischem Asthma. Bei ihnen ist die Hautbarriere von Grund auf geschwächt, häufig durch Mutationen im Filaggrin-Gen. Die Haut verliert schneller Feuchtigkeit und reagiert empfindlicher auf Reizstoffe. Das atopische Handekzem zeigt sich oft an den Fingerkuppen und Handinnenflächen und neigt besonders stark zur Chronifizierung.
| Merkmal | Irritatives Handekzem | Allergisches Kontaktekzem | Atopisches Handekzem |
|---|---|---|---|
| Ursache | Wiederholter Kontakt mit Reizstoffen | Immunreaktion auf Allergene | Genetische Barrierestörung |
| Typische Stellen | Fingerrücken, Zwischenräume | Kontaktstellen, kann streuen | Fingerkuppen, Handinnenflächen |
| Begrenzung | Scharfrandig | Unscharf, Streuphänomene | Diffus |
| Beginn | Schleichend (kumulativ) | 24-72 h nach Kontakt | Oft seit der Kindheit |
| Diagnose | Anamnese, Ausschluss | Epikutantest | Atopie-Anamnese, IgE |
| Häufigkeit | Ca. 60-70 % aller Fälle | Ca. 20-30 % | Ca. 10-20 % |
In der Praxis treten diese Typen selten isoliert auf. Bei vielen Patienten liegen ein irritatives und ein allergisches Handekzem gleichzeitig vor, etwa wenn eine Friseurin durch ständige Nassarbeit zunächst eine Barriereschädigung entwickelt und anschliessend auf Haarfärbemittel sensibilisiert wird.
Risikoberufe: Wenn Arbeit krank macht
Das Handekzem ist die häufigste Berufskrankheit der Haut. Unter der Berufskrankheit Nr. 5101 ("Schwere oder wiederholt rückfällige Hauterkrankungen") werden in Deutschland jährlich rund 20.000 Verdachtsmeldungen registriert. Etwa 40 Prozent aller Berufskrankheitsmeldungen bei den Trägern der gesetzlichen Unfallversicherung betreffen die Haut, und in 90 Prozent dieser Fälle sind die Hände betroffen.
Als Nassarbeit gilt laut Technischer Regel für Gefahrstoffe (TRGS 401): Hände länger als zwei Stunden täglich in Feuchtigkeit oder mindestens zehn- bis zwanzigmaliges Händewaschen pro Arbeitstag. Die Risikoberufe im Überblick:
| Berufsgruppe | Typische Auslöser | Punktprävalenz |
|---|---|---|
| Gesundheitswesen (Pflege, OP) | Häufiges Waschen, Handschuhe, Desinfektionsmittel | Bis zu 33 % |
| Friseurhandwerk | Shampoos, Haarfarben, Dauerwellenmittel, Nassarbeit | Bis zu 40 % |
| Reinigungsbranche | Tenside, Desinfektionsmittel, heisses Wasser | Bis zu 30 % |
| Lebensmittelgewerbe | Heisses Wasser, Reinigungsmittel, Gewürze, Knoblauch | Bis zu 25 % |
| Metallverarbeitung | Kühlschmierstoffe, Nickel, Chromate | Bis zu 20 % |
| Baugewerbe | Zement (Chrom-VI), Epoxidharze, mechanische Belastung | Bis zu 15 % |
Ohne frühzeitige Behandlung führen berufsbedingte Hauterkrankungen in bis zu 30 Prozent der Fälle zum Arbeitsplatzverlust.
Die Pandemie als Brandbeschleuniger
Die COVID-19-Pandemie hat das Problem verschärft. Die verstärkte Handhygiene betraf nicht nur medizinisches Personal, sondern die gesamte Bevölkerung. Eine Studie am Universitätsklinikum München untersuchte 114 Beschäftigte in OP- und Intensivstationen: Unter den verschärften Pandemiebedingungen zeigten 90 Prozent von ihnen Symptome eines Handekzems. Aus Dänemark lieferte eine im British Journal of Dermatology veröffentlichte Untersuchung ein ähnlich alarmierendes Bild: Bei jedem zweiten Schüler trat ein Handekzem auf, ausgelöst durch das häufige Händewaschen.
Dermatologen und Arbeitsmediziner haben daraus eine klare Empfehlung abgeleitet: Zur Keimreduktion ist die alkoholische Händedesinfektion dem Waschen mit Seife vorzuziehen. Mehrere Studien belegen, dass alkoholbasierte Desinfektionsmittel die Hautbarriere deutlich weniger belasten als Seifentenside. Gewaschen werden sollte nur, wenn die Hände sichtbar verschmutzt sind.
Behandlung: Das Stufenschema der Leitlinie
Die S2k-Leitlinie empfiehlt ein schweregradabhängiges Stufenschema. Die Basis bildet auf jeder Stufe die konsequente Hautpflege (Basistherapie) und das Meiden bekannter Auslöser.
Stufe 1: Basistherapie (immer). Regelmässiges Eincremen mit rückfettenden Präparaten ist das Fundament jeder Behandlung. Im akuten Stadium eignen sich feuchtigkeitsspendende Cremes, im chronischen Stadium lipidreiche Salben. Die Basispflege sollte mehrmals täglich aufgetragen werden, besonders nach dem Händewaschen und vor dem Schlafengehen. Sie stärkt die Hautbarriere und verlängert die erscheinungsfreien Intervalle.
Stufe 2: Topische Kortikosteroide. Bei aktiver Entzündung sind mittelstarke bis starke topische Kortisonpräparate (etwa Mometasonfuroat-Creme) die Erstlinientherapie. Die Leitlinie empfiehlt eine einmal tägliche Anwendung. Wichtig: Auf der verhornten Haut der Handinnenflächen ist eine höhere Wirkstärke nötig als auf den dünnhäutigen Handrücken. Langfristig können Kortikosteroide die Haut verdünnen, weshalb die Anwendung zeitlich begrenzt sein sollte.
Stufe 3: Topische Calcineurin-Inhibitoren oder JAK-Hemmer. Bei unzureichender Wirkung oder Unverträglichkeit von Kortikosteroiden stehen Tacrolimus (0,1 %) und seit September 2024 Delgocitinib-Creme als Alternativen zur Verfügung. Delgocitinib ist der erste topische pan-JAK-Inhibitor, der speziell für das mittelschwere bis schwere chronische Handekzem zugelassen wurde. In klinischen Studien erreichten 29 Prozent der Patienten nach 16 Wochen eine nahezu vollständige Abheilung.

Stufe 4: UV-Therapie (PUVA). Lokale PUVA-Therapie (Psoralen plus UVA-Licht) kommt bei chronischen Handekzemen zum Einsatz, die auf topische Massnahmen nicht ausreichend ansprechen. Die Behandlung erfolgt in der dermatologischen Praxis über mehrere Wochen.
Stufe 5: Systemische Therapie. Für schwere chronische Handekzeme, die auf lokale Behandlung nicht ansprechen, gibt es systemische Optionen. Alitretinoin (10-30 mg täglich) ist das einzige Medikament, das spezifisch für das chronische Handekzem zugelassen ist. In Studien erreichten 48 Prozent der Patienten eine Erscheinungsfreiheit (gegenüber 17 Prozent unter Placebo). Der Wirkstoff ist allerdings teratogen, weshalb für Frauen im gebärfähigen Alter eine strenge Verhütungspflicht gilt. Alternativen sind Ciclosporin (vor allem beim atopischen Typ) und Dupilumab (bei gleichzeitig bestehender Neurodermitis).
Prävention: Die drei Säulen des Hautschutzes
Die Leitlinie definiert drei Säulen der Prävention, die insbesondere für Beschäftigte in Risikoberufen gelten, aber jedem Betroffenen helfen:
Hautschutz vor der Arbeit. Tragen Sie bei Kontakt mit Reizstoffen geeignete Schutzhandschuhe. Wichtig: Unter okklusive Handschuhe gehören dünne Baumwollunterhandschuhe, um den Schweissstau zu minimieren. Wechseln Sie die Handschuhe regelmässig, spätestens wenn sich Feuchtigkeit innen ansammelt. Spezielle Hautschutzcremes vor Arbeitsbeginn können zusätzlich schützen, sie ersetzen aber keine Handschuhe.
Schonende Hautreinigung. Waschen Sie die Hände nur, wenn sie sichtbar verschmutzt sind. Für die Keimreduktion ist die alkoholische Desinfektion der bessere Weg. Wenn Sie waschen, verwenden Sie lauwarmes Wasser und seifenfreie Syndets mit einem pH-Wert von 5,5. Heisses Wasser und herkömmliche Seifen greifen den Fettfilm der Haut an und beschleunigen den Barriereabbau. Trocknen Sie die Hände sorgfältig, aber sanft ab, besonders die Zwischenräume.
Konsequente Hautpflege nach der Arbeit. Die Leitlinie empfiehlt, die Hände mehrmals täglich einzucremen. Tagsüber eignen sich schnell einziehende Produkte, vor dem Schlafengehen reichhaltigere Präparate mit höherem Lipidanteil. Inhaltsstoffe wie Glycerin, Harnstoff (Urea), Sheabutter und Panthenol unterstützen die Regeneration der Hautbarriere. Feste Handcremes bieten den Vorteil, dass sie in der Regel ohne Wasser und Konservierungsstoffe auskommen und sich gut für den mobilen Einsatz eignen, etwa am Arbeitsplatz oder unterwegs.
Wann Sie zum Dermatologen gehen sollten
Nicht jede raue Stelle an der Hand ist ein Handekzem. Doch die folgenden Anzeichen sollten Sie ernst nehmen:
- Die Beschwerden bestehen seit mehr als drei Wochen trotz konsequenter Pflege.
- Es bilden sich schmerzhafte Risse (Rhagaden), die im Alltag einschränken.
- Nässende Bläschen oder offene Stellen deuten auf ein akutes Ekzem hin.
- Der Juckreiz stört den Schlaf oder die Konzentration bei der Arbeit.
- Sie vermuten einen beruflichen Zusammenhang.
Der Dermatologe kann über Anamnese, klinisches Bild und gegebenenfalls einen Epikutantest die genaue Ursache klären. Bei beruflichem Verdacht wird der Betriebsarzt oder die Berufsgenossenschaft eingeschaltet. Seit 2021 gilt: Der sogenannte Unterlassungszwang ist weggefallen. Betroffene müssen die schädigende Tätigkeit nicht mehr aufgeben, um Leistungen der Unfallversicherung zu erhalten. Stattdessen werden präventive Massnahmen am Arbeitsplatz gefördert.
Fazit: Frühzeitig handeln, konsequent pflegen
Das Handekzem ist häufig, belastend und in vielen Fällen vermeidbar. Die wichtigste Erkenntnis aus der aktuellen Forschung: Konsequente Basispflege und der Schutz der Hautbarriere sind wirksamer als jede Akuttherapie. Wer seine Hände regelmässig eincremt, Reizstoffe meidet und bei ersten Symptomen zum Dermatologen geht, hat gute Chancen, eine Chronifizierung zu verhindern. Für Beschäftigte in Nassberufen gilt das umso mehr. Die gute Nachricht: Mit dem topischen JAK-Hemmer Delgocitinib und weiteren Biologika in der Pipeline stehen inzwischen auch für schwere Verläufe Therapieoptionen zur Verfügung, die es vor wenigen Jahren noch nicht gab.