Rund 800.000 Menschen in Deutschland leben mit der Diagnose Schizophrenie. Jedes Jahr kommen etwa 12.000 Neuerkrankungen hinzu. Trotzdem dauert es im Durchschnitt fünf Jahre, bis Betroffene erstmals professionelle Hilfe erhalten. Fünf Jahre, in denen sich Symptome verfestigen, Beziehungen zerbrechen und berufliche Perspektiven schwinden. Die Forschung ist sich einig: Je früher eine Schizophrenie erkannt wird, desto besser sind die Chancen auf ein weitgehend normales Leben. Doch genau hier liegt das Problem. Denn die frühen Warnsignale sind unspezifisch, leicht zu übersehen und werden häufig mit anderen Erkrankungen verwechselt.
Was Schizophrenie ist und was sie nicht ist
Schizophrenie gehört zu den schweren psychischen Erkrankungen aus dem Formenkreis der Psychosen. Sie verändert das Denken, die Wahrnehmung und das Erleben der eigenen Person grundlegend. Anders als der Begriff vermuten lässt, hat Schizophrenie nichts mit einer "gespaltenen Persönlichkeit" zu tun. Dieses Missverständnis hält sich hartnäckig und trägt erheblich zur Stigmatisierung Betroffener bei. Der aus dem Griechischen stammende Name bedeutet wörtlich "gespaltener Geist", bezieht sich aber auf die Aufspaltung psychischer Funktionen, nicht auf multiple Persönlichkeiten.
Die Erkrankung tritt weltweit mit einer Lebenszeitprävalenz von etwa einem Prozent auf. In Deutschland entspricht das knapp einer Million Betroffener. Die jährliche Inzidenz liegt bei rund 15 Neuerkrankungen pro 100.000 Einwohner. Männer erkranken im Schnitt zwischen dem 20. und 25. Lebensjahr, Frauen etwas später, zwischen 25 und 30 Jahren. Beide Geschlechter sind gleich häufig betroffen. Grundsätzlich kann jedoch jeder Mensch in jedem Alter erkranken, wobei etwa zwei Drittel aller Ersterkrankungen vor dem 45. Lebensjahr auftreten.
Die genauen Ursachen sind bis heute nicht vollständig geklärt. Die Forschung geht von einem Vulnerabilitäts-Stress-Modell aus: Genetische Veranlagung, neurobiologische Faktoren und belastende Lebensereignisse wirken zusammen. Wer einen erstgradig Verwandten mit Schizophrenie hat, trägt ein etwa zehnfach erhöhtes Erkrankungsrisiko. Stress, Traumata, Migration und Drogenkonsum, insbesondere Cannabis in der Adoleszenz, gelten als relevante Risikofaktoren. Doch auch ohne erkennbare Vorbelastung kann eine Schizophrenie auftreten. Die Erkrankung kennt keine sozialen Grenzen.
Die drei Gesichter der Symptomatik
Schizophrenie äußert sich nicht einheitlich. Psychiater unterscheiden drei Symptomgruppen, die in unterschiedlicher Ausprägung und Kombination auftreten können. Für Angehörige und Betroffene ist diese Unterscheidung entscheidend, weil sie erklärt, warum die Erkrankung so viele verschiedene Erscheinungsbilder hat und warum manche Symptome besser auf Behandlung ansprechen als andere.
| Symptomgruppe | Typische Ausprägungen | Häufigkeit | Behandelbarkeit |
|---|---|---|---|
| Positivsymptome | Halluzinationen (v.a. Stimmenhören), Wahnvorstellungen, Ich-Störungen, formale Denkstörungen | Bei ca. 80 % der Betroffenen | Gut durch Antipsychotika |
| Negativsymptome | Antriebsarmut, sozialer Rückzug, Affektverflachung, Sprachverarmung, Anhedonie | Bei ca. 60 % der Betroffenen | Schwerer zu behandeln |
| Kognitive Symptome | Konzentrationsstörungen, Gedächtnisdefizite, eingeschränkte Planungsfähigkeit, verlangsamte Informationsverarbeitung | Bei ca. 70 % der Betroffenen | Begrenzt behandelbar |
Die Positivsymptome sind das, was die meisten Menschen mit Schizophrenie assoziieren: Stimmenhören, Verfolgungswahn, das Gefühl, von außen gesteuert zu werden. Etwa 80 Prozent der Erkrankten erleben akustische Halluzinationen, häufig in Form von kommentierenden oder befehlenden Stimmen. Wahnvorstellungen können sich als Verfolgungswahn, Größenwahn oder Beziehungswahn äußern. Sogenannte Ich-Störungen, bei denen Betroffene das Gefühl haben, ihre Gedanken würden eingegeben, entzogen oder von anderen mitgelesen, gehören zu den charakteristischsten Symptomen.
Doch es sind paradoxerweise die weniger spektakulären Negativsymptome, die den Alltag am stärksten beeinträchtigen. In der Psychiatrie beschreibt man sie mit den "sechs A": Affektverflachung, Alogie (Sprachverarmung), Abulie (Willenlosigkeit), Anhedonie (Unfähigkeit, Freude zu empfinden), Aufmerksamkeitsstörungen und Asozialität (gestörte Kontaktfähigkeit). Wenn Betroffene sich zurückziehen, keinen Antrieb mehr finden und emotional abstumpfen, dann werden aus funktionierenden Beziehungen und Karrieren langsam Ruinen. Hinzu kommen die kognitiven Einschränkungen: Probleme mit Aufmerksamkeit, Arbeitsgedächtnis und exekutiven Funktionen, die es den Betroffenen zusätzlich schwer machen, in Beruf und Alltag zu bestehen.
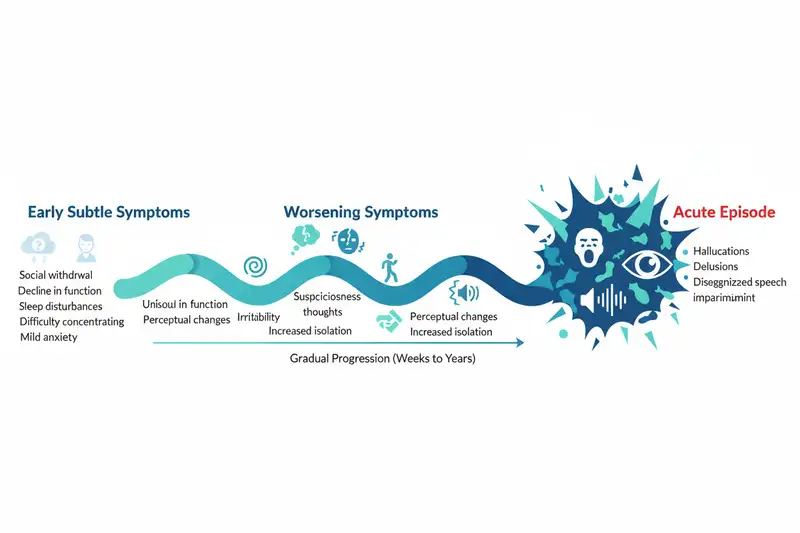
Die Prodromalphase: Das Zeitfenster, das die meisten verpassen
In etwa 75 Prozent der Fälle geht der eigentlichen Psychose eine sogenannte Prodromalphase voraus. Diese kann zwei bis fünf Jahre dauern und äußert sich durch Symptome, die zunächst kaum Anlass zur Sorge geben: Nervosität, Schlafprobleme, Konzentrationsschwierigkeiten, depressive Verstimmungen, ein schleichender sozialer Rückzug, nachlassende Leistungsfähigkeit in Schule oder Beruf.
Das Problem: Diese Frühwarnsignale ähneln den Symptomen dutzender anderer Erkrankungen, von Depressionen über Angststörungen bis hin zu einfacher Überlastung. Selbst erfahrene Ärzte tun sich schwer, in diesem Stadium eine beginnende Schizophrenie zu identifizieren. Die durchschnittliche Dauer der unbehandelten Erkrankung, vom Auftreten erster Prodromalsymptome bis zum ersten Behandlungskontakt, beträgt unter den gegenwärtigen Versorgungsbedingungen rund sechs Jahre. Davon entfallen etwa fünf Jahre auf die nichtpsychotische Phase und mindestens ein weiteres Jahr auf bereits manifeste psychotische Symptome.
Studien zeigen allerdings, dass bestimmte Symptomkombinationen eine erstaunlich hohe Vorhersagegenauigkeit von 70 bis 90 Prozent erreichen. Zu den spezifischeren Frühwarnsignalen gehören:
- Eigenartige Wahrnehmungsveränderungen, etwa intensivere Farben, verstärkte Geräuschempfindlichkeit oder das Gefühl, die Umgebung habe sich verändert
- Das Gefühl, dass die eigenen Gedanken nicht mehr ganz die eigenen sind oder von außen beeinflusst werden
- Ungewöhnliche Bezugsideen, etwa der Eindruck, Medienberichte oder Gespräche Fremder hätten eine persönliche Bedeutung
- Zunehmende Schwierigkeiten, Wichtiges von Unwichtigem zu unterscheiden, verbunden mit einer Reizüberflutung
- Auffällige Veränderungen in Sprache oder Schrift, etwa sprunghaftes Denken oder ungewöhnliche Wortneuschöpfungen
- Plötzliches intensives Interesse an esoterischen, religiösen oder philosophischen Themen ohne vorherige Neigung
Früherkennungszentren, wie sie in Köln, München, Berlin und weiteren Universitätsstädten existieren, bieten standardisierte Diagnostik für Menschen, die solche Veränderungen an sich bemerken oder deren Angehörige sich Sorgen machen. Die Website psychose-frueherkennung.de bietet einen ersten Überblick über vorhandene Anlaufstellen. Die Inanspruchnahme ist vertraulich und unverbindlich.
Was die neue S3-Leitlinie 2025 verändert
Im Oktober 2025 hat die Deutsche Gesellschaft für Psychiatrie und Psychotherapie (DGPPN) gemeinsam mit 41 Fachgesellschaften, Verbänden sowie Betroffenen- und Angehörigenorganisationen die aktualisierte S3-Leitlinie Schizophrenie veröffentlicht. Das Dokument enthält 154 Empfehlungen zu Diagnostik und Behandlung und markiert einen bemerkenswerten Paradigmenwechsel: weg von der reinen Symptomkontrolle, hin zu einer umfassenden, partizipativen Therapie, die den Patienten als gleichberechtigten Partner begreift.
Die wichtigsten Neuerungen im Überblick:
Psychotherapie gewinnt an Bedeutung. Die Leitlinie stärkt ausdrücklich den Stellenwert psychotherapeutischer Verfahren in allen Krankheitsphasen. Neu aufgenommen wurden traumafokussierte Ansätze und achtsamkeitsbasierte Therapien. Das ist ein deutliches Signal: Schizophrenie lässt sich nicht allein mit Medikamenten behandeln. Die kognitive Verhaltenstherapie wird als ergänzende Behandlungsoption empfohlen, auch wenn Betroffene bereits Antipsychotika einnehmen.
Medikamentöse Therapie wird flexibler. Die bisherige starke Empfehlung für eine antipsychotische Monotherapie wurde auf Empfehlungsgrad B herabgestuft. Bei therapieresistenter Schizophrenie, von der etwa ein Drittel der Betroffenen betroffen ist, bleibt Clozapin der Goldstandard mit einer starken Empfehlung. Neu ist die verstärkte Empfehlung für therapeutisches Drug-Monitoring mit Empfehlungsgrad A, also die regelmäßige Kontrolle der Medikamentenspiegel im Blut, um die Dosierung individuell anzupassen.
Angehörige werden systematisch einbezogen. Die Leitlinie betont die Bedeutung psychosozialer Interventionen und fordert die konsequente Einbindung von Familien und Bezugspersonen in den Behandlungsprozess. Familieninterventionen erhalten eine eigene Empfehlung, ebenso wie Bewegungstherapien und Programme zur beruflichen Rehabilitation.

Behandlung: Mehr als nur Medikamente
Die Therapie der Schizophrenie ruht auf mehreren Säulen. Antipsychotika bilden nach wie vor das Fundament der Akutbehandlung, doch das Spektrum der Behandlungsmöglichkeiten hat sich in den vergangenen Jahren deutlich erweitert. Die moderne Psychiatrie versteht Schizophrenie-Therapie als multimodales Konzept, das weit über die Verschreibung von Tabletten hinausgeht.
Bei den Medikamenten unterscheidet die Psychiatrie zwischen Antipsychotika der ersten Generation (typische Antipsychotika wie Haloperidol) und der zweiten Generation (atypische Antipsychotika wie Risperidon, Olanzapin oder Aripiprazol). Die erste Generation wirkt vor allem gegen Positivsymptome, verursacht aber häufig motorische Nebenwirkungen wie Bewegungsstörungen oder Muskelsteifigkeit. Die zweite Generation hat ein günstigeres Nebenwirkungsprofil in Bezug auf die Motorik, kann dafür aber Gewichtszunahme, erhöhte Blutfettwerte und Diabetes begünstigen. Die Wahl des Medikaments muss daher individuell erfolgen und das Nebenwirkungsprofil mit den Bedürfnissen des Patienten abwägen.
Ein besonders vielversprechender Durchbruch ist die Zulassung von KarXT (Handelsname Cobenfy) durch die US-amerikanische FDA im September 2024. Dieses Medikament wirkt nicht, wie herkömmliche Antipsychotika, über Dopaminrezeptoren, sondern über Muskarinrezeptoren (M1 und M4). Es kombiniert den Wirkstoff Xanomelin mit Trospium, das periphere Nebenwirkungen abfängt. In klinischen Studien zeigte KarXT eine vergleichbare Wirksamkeit bei deutlich weniger Nebenwirkungen, darunter keine Gewichtszunahme und keine motorischen Störungen. Eine europäische Zulassung steht noch aus, doch Experten sprechen bereits von der bedeutendsten Innovation in der Schizophrenie-Pharmakotherapie seit der Einführung von Clozapin in den 1970er-Jahren.
Jenseits der Medikamente umfasst eine leitliniengerechte Behandlung:
- Kognitive Verhaltenstherapie (KVT): Hilft Betroffenen, Wahnüberzeugungen und Halluzinationen besser einzuordnen und zu bewältigen. Studien belegen eine Reduktion der Rückfallrate.
- Psychoedukation: Vermittelt Wissen über die Erkrankung und fördert die Therapietreue. Aufgeklärte Patienten nehmen ihre Medikamente zuverlässiger ein.
- Soziales Kompetenztraining: Unterstützt die Wiederherstellung sozialer Fähigkeiten, die durch Negativsymptome beeinträchtigt wurden.
- Ergotherapie und Bewegungstherapie: Fördern Tagesstruktur, körperliches Wohlbefinden und nachweislich auch die kognitive Leistungsfähigkeit.
- Supported Employment: Individuelle Begleitung bei der Rückkehr in den Arbeitsmarkt, ein wichtiger Baustein der gesellschaftlichen Teilhabe.
Verlauf und Prognose: Die Drittelregel und was dahinter steckt
Die sogenannte Drittelregel gibt eine grobe Orientierung für den langfristigen Verlauf: Etwa ein Drittel der Betroffenen erlebt nach einer oder wenigen Episoden eine weitgehende Genesung und kann ohne größere Einschränkungen leben. Ein weiteres Drittel erlebt wiederkehrende Krankheitsschübe mit dazwischenliegenden symptomfreien oder symptomarmen Intervallen. Das letzte Drittel entwickelt einen chronischen Verlauf mit erheblichen Einschränkungen in Alltag und Beruf.
Aktuelle Langzeitstudien zeichnen allerdings ein differenzierteres Bild. Sie zeigen, dass der Anteil an Remissionen möglicherweise höher liegt, als die klassische Drittelregel suggeriert, insbesondere wenn früh und leitliniengerecht behandelt wird. Die Dauer der unbehandelten Psychose (DUP) gilt dabei als einer der stärksten Prädiktoren für den langfristigen Verlauf. Je kürzer die DUP, desto besser die Prognose. Hier schließt sich der Kreis zur Früherkennung: Jede Woche, die zwischen dem Auftreten erster psychotischer Symptome und dem Behandlungsbeginn vergeht, verschlechtert die Langzeitprognose messbar.
Günstige prognostische Faktoren sind ein späterer Erkrankungsbeginn, ein akuter (statt schleichender) Krankheitsbeginn, das Vorherrschen von Positivsymptomen, ein stabiles soziales Umfeld und weibliches Geschlecht. Ungünstig wirken sich hingegen ein früher Beginn in der Adoleszenz, ausgeprägt kognitive und negative Symptome, begleitender Substanzkonsum und soziale Isolation aus.
Das Stigma: Die zweite Erkrankung
Wer an Schizophrenie erkrankt, leidet nicht nur unter der Krankheit selbst, sondern auch unter den Reaktionen der Gesellschaft. Studien zeigen, dass die Stigmatisierung psychisch Erkrankter in den vergangenen Jahrzehnten trotz zahlreicher Aufklärungskampagnen kaum abgenommen hat. Das Vorurteil, Menschen mit Schizophrenie seien gefährlich und unberechenbar, ist nach wie vor weit verbreitet und wird durch reißerische Medienberichterstattung regelmäßig befeuert.
Die Fakten sprechen eine andere Sprache: Die allermeisten Betroffenen werden nie gewalttätig. Und die wenigen, die es werden, sind überproportional häufig auch von Suchterkrankungen betroffen. Statistisch gesehen sind Menschen mit Schizophrenie deutlich häufiger Opfer als Täter von Gewalt. Die Wahrscheinlichkeit, von einem Fremden ohne psychische Erkrankung angegriffen zu werden, ist um ein Vielfaches höher als das Risiko, das von einem Menschen mit Schizophrenie ausgeht.
Die Folgen der Stigmatisierung sind messbar und gravierend: Sie verzögert die Inanspruchnahme psychiatrischer Hilfe, weil Betroffene und Angehörige sich schämen. Sie verschlechtert das Selbstwertgefühl, reduziert die Therapietreue und erschwert die soziale und berufliche Reintegration. Arbeitgeber zögern, Vermieter lehnen ab, Freundschaften zerbrechen. Früherkennung beginnt daher nicht nur mit medizinischem Wissen, sondern auch mit gesellschaftlicher Offenheit gegenüber psychischen Erkrankungen.
Wer an sich selbst oder bei Angehörigen Veränderungen bemerkt, die länger als zwei Wochen anhalten und den Alltag beeinträchtigen, sollte nicht zögern, professionelle Hilfe zu suchen. Der erste Ansprechpartner kann der Hausarzt sein, ein Psychiater, ein Früherkennungszentrum oder die Telefonseelsorge (0800 111 0 111, kostenfrei und rund um die Uhr erreichbar). Eine frühe Abklärung ist keine Schwäche, sondern der vielleicht wichtigste Schritt zu einem Leben mit der Erkrankung statt gegen sie.







